05/12/2022
A Dasa inaugurou sua primeira unidade exclusiva para o cuidado coordenado do paciente oncológico. Trata-se da unidade de Dasa Oncologia na Barra da Tijuca, no Rio de Janeiro (RJ), com 8 mil m2 de área construída, 25 consultórios, 30 salas de infusão individuais, posto avançado de coleta laboratorial, salas de emergência e pequenas cirurgias, além de equipamento de radioterapia de primeira geração, único no Brasil.
Estima-se que, a partir de 2027, o câncer será a maior causa de morte no Brasil, ultrapassando doenças cardiovasculares. Esse crescimento está relacionado ao envelhecimento da população e, consequentemente, aos fatores de riscos favoráveis ao desenvolvimento da doença. A Dasa está atenta a esse cenário. Desde 2020, a Oncologia se tornou uma unidade especializada de assistência e de negócios na empresa, consolidando a marca Dasa Oncologia. Para Emerson Gasparetto, diretor geral de negócios hospitalares e oncologia na Dasa, a empresa vem atuando tanto para atender melhor os pacientes, quanto para mitigar o impacto no sistema de saúde.
Segundo o diretor, o novo espaço no Rio de Janeiro foi planejado em prol do paciente para que este tenha o atendimento acolhedor e personalizado durante toda a sua jornada. “Ao focar na melhor experiência para o paciente oncológico, reunimos todos os serviços necessários para que esse cuidado seja realizado em um só lugar, desde a consulta, passando pela realização de exames, tratamento, pequenos procedimentos e acompanhamento pós-tratamento com uma equipe multidisciplinar de excelência. Esta unidade, portanto, concretiza o modelo de cuidado integrado que implantamos na Dasa desde 2017”, enfatiza o diretor.
Tal modelo de gestão de saúde da Dasa é baseado em medicina preventiva, preditiva e personalizada, a partir de uma rede integrada com os principais serviços de saúde. De acordo com o diretor nacional de oncologia da Dasa, Gustavo Fernandes, as linhas de cuidados são construídas a partir das necessidades de cada paciente. “A prática assistencial embasada em evidências clínico-científicas, experiência em casos de diversas complexidades e atuação integrada de equipes multidisciplinares especializadas possibilitam oferecer a mais efetiva conduta terapêutica a cada paciente”, explica Gustavo.
Diferenciais da nova unidade
A unidade da Barra contará com profissionais de oncologia clínica, hematologia, radioterapia, cuidados paliativos, além de especialistas cirúrgicos e equipe multiprofissional. Essa equipe será dividida em núcleos de especialidades, com destaques para tumores de mama, genito-urinário, pulmão, gastro-intestinais, ginecológicos, hematológicos, cabeça e pescoço, neurológicos, sarcomas, pele e ósseos.
Com arquitetura inovadora, humanizada e mais acolhedora, o novo espaço contará também com farmácia completa de manipulação própria, salas de triagem, área de conforto médico ambulatorial, salas de estética e terapias alternativas, um auditório com capacidade para 50 pessoas, amplas salas de recepção, além de consultórios e salas de infusão individuais.
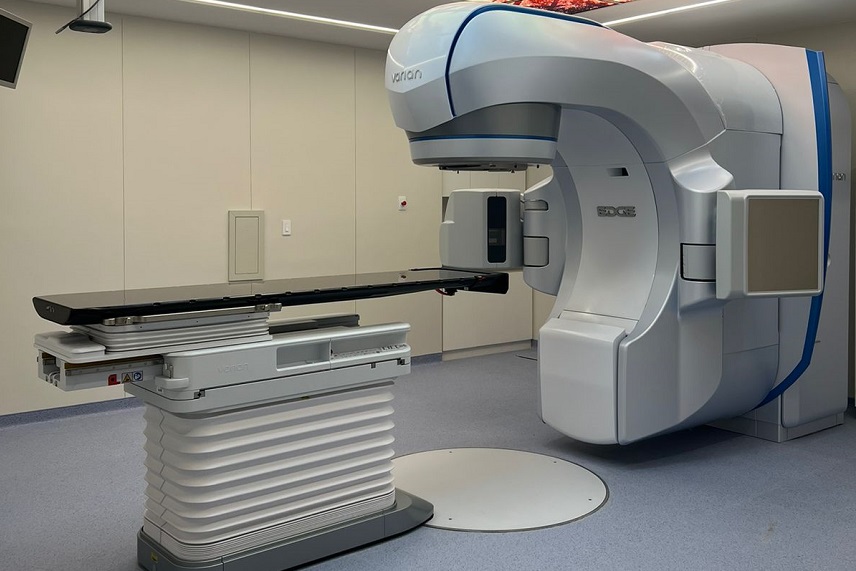
Um dos destaques é na área de radioterapia, com a aquisição do Acelerador Linear Edge, da Varian, uma empresa Siemens Healthineers, sendo o único disponível no Brasil. O equipamento, de última geração, é considerado o estado da arte para procedimentos que demandam altas doses de radiação em regiões delicadas, como pulmão, cérebro ou coluna vertebral, onde a cirurgia tradicional não pode ser realizada. “Na radioterapia, a palavra-chave é ‘precisão’. Com o Edge, atingimos o máximo em segurança e eficácia, evitando tecidos saudáveis durante o tratamento”, ressalta Fernandes.
Outras inovações tecnológicas estarão à disposição do paciente, como a mesa robótica, aplicação de algoritmo específico para tratamento de metástases cerebrais e o sistema de gestão do movimento respiratório capaz de acompanhar, em tempo real, a posição do tumor com precisão. “Estima-se que em torno de 60% dos casos oncológicos a radioterapia é indicada em alguma etapa do tratamento. Com essas ferramentas e inovações, oferecemos as técnicas mais sofisticadas e atualizadas, acompanhadas do nosso corpo clínico capacitado”, resume o médico.
Avanços em Oncologia
Nesses últimos anos, a Dasa concentrou os investimentos em tecnologia, inovação, integração, talentos, pesquisa e unidades para tratamentos cada vez mais personalizados e com melhores desfechos. Desde então, foram realizadas mais de 30 mil consultas oncológicas, 3 mil cirurgias e 57 mil infusões em toda a rede.
Atualmente, a Dasa Oncologia engloba 15 hospitais com recursos especializados e 29 centros de oncologia em todo o país. A gestão de saúde prioriza antecipação de diagnóstico e maior agilidade no atendimento, com navegação individualizada, apoiada pela plataforma digital Nav para acompanhamento de pacientes, teleconsultas, agendamento e resultados de exames. “O modelo já permitiu redução no tempo entre diagnóstico e início de tratamento de 60 para 15 dias, em alguns casos”, compara diretor.
O uso de inteligência de dados permite identificar achados críticos, com aplicação de algoritmos especialmente desenvolvidos para leitura de laudos de exames, e apontar a necessidade de acompanhamento especializado. São milhares os resultados alterados por mês que, uma vez identificados, o médico responsável é contatado para tomar as medidas necessárias junto ao paciente. Em comum acordo, médico e paciente podem optar por seguir todo a jornada de cuidado em conjunto com o time de Dasa Oncologia.
A nova unidade se integra no Rio de Janeiro a outras unidades de tratamento do câncer como o Centron, clínica especializada em oncohematologia liderada pelo Daniel Tabak, e a unidade de oncologia do Centro Médico da Gávea do Hospital São Lucas Copacabana, liderada pelo Luiz Henrique Araújo. Recentemente, foi inaugurado o Espaço de Saúde Integrada em Alphaville, São Paulo (SP), com referência do Hospital Nove de Julho e Alta Excelência Diagnóstica. Além da Barra da Tijuca, ainda estão previstas duas novas unidades na capital paulista (Alto de Pinheiros e Mooca), outra no Arpoador, no Rio de Janeiro, e na Asa Norte, no Distrito Federal.
A Cura D'Alma